Một trong các yếu tố nguy cơ của bệnh lý tim mạch đã được chứng minh là tình trạng viêm hệ thống. Gút là bệnh khớp viêm phổ biến do rối loạn chuyển hóa nhân purin, hiện có xu hướng ngày càng tăng theo sự phát triển của xã hội. Rất nhiều bằng chứng chứng minh bệnh gút là yếu tố nguy cơ của tăng huyết áp, rung nhĩ, tử vong tim mạch đồng thời là yếu tố dự đoán tiên lượng xấu cho nhiều bệnh lý trong đó có đột quị, suy tim xung huyết, nhồi máu cơ tim có ST chênh lên, bệnh thận mạn... Tuy nhiên, trên lâm sàng mối quan hệ giữa bệnh gút với các bệnh tim mạch thường không được chú ý hoặc bị coi như bệnh lý độc lập nên thường được điều trị tách rời, làm tăng mức độ nặng của các bệnh tim mạch, làm vòng xoắn bệnh lý ngày càng phức tạp hơn. Do đó, việc nắm rõ mối liên quan giữa bệnh gút và các bệnh tim mạch giúp các bác sĩ Nội khoa nói chung và các bác sĩ Thấp khớp học nói riêng có cái nhìn sâu sắc hơn về những nguy cơ tiềm tàng, giúp đưa ra hướng điều trị tích cực, hiệu quả, an toàn hơn cho người bệnh.
Từ khóa: acid uric huyết thanh (SUA), tăng huyết áp (THA), gút.
Abstract
THE RELATIONSHIP BETWEEN GOUT AND CARDIOVASCULAR DISEASES
Cardiovascular diseases is the most common cause of death all over the world. It is important to recognize and treat the cardiovascular risk factors as soon as possible to improve the mortality and morbidity. The systemic inflammatory disease has been approved to be a risk factor for cardiovascular disease and a trigger factor as well. Beside gout, the most common arthritis, seems to raise over the time as sociaty develops. There are so many evidences demonstrates that gout is a risk factor for hypertension, atria fibrillation, cardiovascular death and a poor pronogsis factor for ischemic stroke, heart failure, ST elevation myocardia infarction and chronic kidney disease. However, the relationship between gout and cardiovascular diseases sometimes has been forgotten or thought to be independent problems and treated independently. This treatment, thus will worse cardiovascular disease and make them more complicated. So that, understand about this relationship is very important for both internists and rheumatologists to find out all potential risks and give patients a safe, positive, and effective treatment.
Key words: serum acid uric (SUA), hypertension, gout.
1. ĐẶT VẤN ĐỀ
Hiện nay tỷ lệ bệnh nhân mắc các bệnh lý tim mạch, chuyển hóa ngày càng gia tăng. Và bệnh tim mạch vẫn đứng hàng đầu trong nhóm nguyên nhân gây tử vong ở người lớn. Các phân tích gộp đã đưa ra bằng chứng mạnh mẽ về tỉ lệ mắc, tỉ lệ tử vong của các bệnh tim mạch trên các bệnh nhân có hội chứng chuyển hóa. Trong khi đó, bệnh gút là một bệnh khớp thường gặp. Có khoảng 47% đến 62% bệnh nhân gút nhập viện có hội chứng chuyển hóa [1, 2, 3] so với đối tượng không có bệnh gút (25,4%). Bệnh sinh của gút là hậu quả của tình trạng tăng acid uric huyết thanh (SUA). Sự lắng đọng các tinh thể monosodium urate khi SUA tăng cao đã được chứng minh là một yếu tố độc lập làm tổn thương hệ thống tim mạch. Các tinh thể này lắng đọng ở lớp nội mạc mạch máu, van tim và cơ tim góp phần vào sinh lý bệnh các bệnh tim mạch như tăng huyết áp, xơ vữa mạch máu, bệnh cơ tim, van tim và hệ quả sau cùng là suy tim [3, 4]. Tăng SUA trên bệnh nhân gút có liên quan nhiều tới sự đề kháng insulin, đây cũng là căn nguyên của hội chứng chuyển hóa.
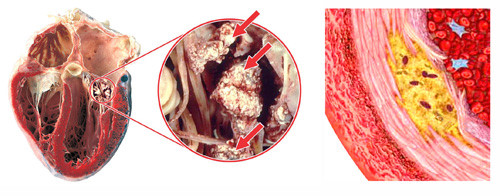
Hình 1. Sự lắng đọng của các tinh thể urat trong tổ chức cơ tim, van tim, nội mạc
[Nguồn: //benhgut.com.vn/data/upload/editor/2016/01/23/tim-mach-d.jpg]
Ngoài ra, bệnh gút là bệnh lý khớp viêm có đáp ứng viêm hệ thống. Các dấu ấn viêm thường tăng cao trong cơn gút cấp và tăng thường xuyên ở các bệnh nhân gút mạn. Tình trạng viêm hệ thống là yếu tố nguy cơ của bệnh lý tim mạch đã được chứng minh trong nhiều nghiên cứu với các bệnh lý khớp viêm mạn tính khác (điển hình là viêm khớp dạng thấp) [4,5]. Bên cạnh đó, một vấn đề khác của bệnh nhân gút là tổn thương thận. Có đến trên 70% bệnh nhân gút có bệnh thận mạn (CKD) kèm theo làm tăng nguy cơ bệnh tim mạch. Có thể trực tiếp do các rối loạn nội tiết chuyển hóa hay gián tiếp qua tăng huyết áp như tổn thương xơ vữa mạch, thay đổi cấu trúc, chức năng thất trái, tổn thương van tim và cơ tim. Ngoài ra, phải đề cập đến vấn đề điều trị bệnh gút, việc sử dụng các thuốc giảm đau chống viêm không steroid (NSAID) và các thuốc dự phòng cơn gút cấp như các thuốc ức chế xanthine oxidase ảnh hưởng đến hệ tim mạch và thận theo hai chiều hướng. Hoặc cải thiện tình trạng bệnh hoặc là nguy cơ làm nặng bệnh nếu sử dụng không đúng cách [10].
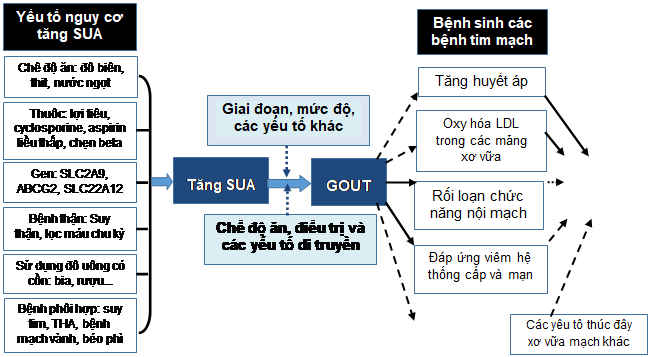
Sơ đồ 1. ảnh hưởng của tăng acid uric máu với bệnh lý tim mạch [5].
2. BỆNH GÚT CÓ PHẢI LÀ NGUY CƠ CỦA NHIỀU BỆNH LÝ TIM MẠCH ?
2.1. Bệnh gút và tình trạng tăng huyết áp
Bệnh nhân bị gút, bệnh nhân có tình trạng tăng acid uric huyết thanh đều được xem là yếu tố nguy cơ khởi phát tăng huyết áp (THA) độc lập và là yếu tố tiên lượng mức độ nặng của THA, đặc biệt ở những trường hợp bệnh nhân THA có hội chứng chuyển hóa. Nhiều nghiên cứu đã báo cáo về việc tăng SUA sẽ dẫn đến việc tăng nguy cơ bị tăng huyết áp trong vòng 5 năm, độc lập với các yếu tố khác. Tăng SUA sẽ dẫn đến việc tăng nguy cơ bị tăng huyết áp trong vòng 5 năm và độc lập với các yếu tố khác. Nồng độ acid uric trong huyết thanh và sự tiến triển của tăng huyết áp có sự nhất quán, liên tục, tương đồng về mức độ. Tăng SUA cũng phổ biến ở phần lớn bệnh nhân trong giai đoạn tiền cao huyết áp, đặc biệt là khi có sự hiện diện của microalbumin niệu. M. Mazzali và cộng sự nghiên cứu thực nghiệm làm tăng nồng độ SUA trên dơi, cho kết quả dơi xuất hiện tăng huyết áp sau vài tuần, đồng thời sau điều trị giảm SUA bằng allopurinol thì cũng làm giảm tình trạng huyết áp [4].
Mối liên quan giữa tăng SUA và tăng huyết áp động mạch được các nghiên cứu ghi nhận: khoảng 25-40% bệnh nhân tăng huyết áp và 80% bệnh nhân tăng huyết áp ác tính có tăng SUA [4]. Tại Việt Nam, nghiên cứu của Hồ Thị Ngọc Dung và cộng sự cũng cho thấy tỉ lệ lưu hành tăng SUA ở người tăng huyết áp chiếm 25%, đồng thời đây cũng là yếu tố làm tăng nguy cơ tổn thương cơ quan đích của tăng huyết áp. Ở người không có hội chứng chuyển hóa, sự liên quan của SUA với tổn thương cơ quan đích của tăng huyết áp vẫn giữ nguyên giá trị.Tăng SUA xảy ra ở người THA độ 2 cao hơn độ 1, tăng tỷ lệ thuận với thời gian phát hiện THA, và tỷ lệ bệnh nhân có hội chứng chuyển hóa [1].
Dữ liệu nghiên cứu NHANES III ghi nhận các bệnh nhân tăng huyết áp kết hợp với tăng SUA có tỷ lệ nhồi máu cơ tim và đột quỵ cao sau khi đã hiệu chỉnh theo tuổi. Thuốc lợi tiểu thiazide sử dụng trong điều trị tăng huyết áp làm giảm tử vong tim mạch và tử vong toàn bộ. Tuy nhiên khi xét đến mối liên quan giữa tăng SUA và nguy cơ tim mạch trong nhóm bệnh nhân sử dụng thiazide cho thấy tăng acid uric làm giảm hiệu quả bảo vệ (lợi tiểu thiazide tăng tái hấp thu natri và urat ở ống thận gần) [4]. Bệnh nhân tăng huyết áp có sự giảm dòng máu thận làm tăng hấp thu acid uric, ngoài ra tăng huyết áp gây ra bệnh vi mạch làm thiếu máu mô tại chỗ, phóng thích lactat dẫn đến ngăn bài tiết acid uric ở ống lượn gần, đồng thời thiếu máu tại chỗ cũng làm tăng tổng hợp acid uric (khi thiếu máu, ATP bị thoái giáng thành adenine và xanthine, cùng với sự tăng tạo xanthine oxidase gây tăng tổng hợp acid uric) [5].
2.2. Bệnh gút và các bệnh lý mạch máu
Ở các bệnh nhân gút, tình trạng tăng SUA sẽ ảnh hưởng trên chức năng lớp nội mạc mạch máu, oxide hóa LDL và peroxide lipid làm tăng kết dính tiểu cầu, tạo huyết khối gây ra các bệnh lý tim mạch. Nồng độ SUA cao kích thích phóng thích các gốc tự do, hoạt hóa tế bào viêm và sự kết dính phân tử do quá trình viêm gây tổn thương lớp nội mạc mạch máu. Có mối tương quan acid uric với phản ứng viêm mạn và với CRP, là yếu tố quan trọng trong nhồi máu cơ tim, đột quỵ và tử vong do mạch máu. Sự rối loạn của hệ thống vận chuyển urate tại các tế bào nội mạch bao gồm các phức hợp URAT1 và URAT v1/GLUT9 cũng là một cơ chế gây ra các tổn thương mạch máu trong tình trạng tăng nồng độ SUA. Bình thường acid uric được vận chuyển vào tế bào thông qua các phức hợp vận chuyển này sẽ hoạt hóa COX-2, tăng MCP-1 gây ra phản ứng viêm, tăng sinh tế bào và kích hoạt quá trình xơ vữa. Thuốc ức chế hoạt động của URAT1 như losartan với liều cao ở những bệnh nhân suy tim làm giảm tỉ lệ tử vong và số lần nhập viện so với liều thấp và được cho là có liên quan đến sự giảm nồng độ SUA. Bên cạnh đó, khi nồng độ SUA quá cao (vượt quá 7.0 mg/dl) sẽ hình thành các tinh thể monosodium urate. Các tinh thể này không chỉ lắng đọng trong khớp gây lên bệnh cảnh gút, mà còn lắng đọng trong thành mạch và có thể hoạt hóa quá trình đông máu. Tinh thể monosodium urate gắn vào IgG huyết thanh sau đó được nhận biết bởi receptor Fc của tiểu cầu và hoạt hóa tiểu cầu. Tất cả các quá trình này tạo ra các cytokine, và các yếu tố đông máu là một phần của sự hình thành xơ vữa mạch máu [4]. Các nghiên cứu thực nghiệm trên động vật đã chỉ ra bằng chứng về sự tăng acid uric làm giảm khả năng giãn mạch của các tế bào nội mạch. Mối liên quan giữa SUA với nồng độ các marker viêm như interleukin, TNF alpha, protein phản ứng C cũng đã được chứng minh [5].
Tác giả Zweier và cộng sự nghiên cứu về sự ảnh hưởng của tình trạng lắng đọng tinh thể monosodium urate trên mạch máu cho kết quả, các bệnh nhân gút bị bệnh ở những giai đoạn khác nhau có tổn thương mạch máu ở các mức độ khác nhau, trong đó bệnh nhân có hạt tophi có chỉ số kháng lực ở động mạch cảnh (common carotid artery resistive index - CCARI) cao hơn gấp ba lần so với những bệnh nhân chỉ có tăng huyết áp động mạch đơn thuần. Trong đó CCARI được biết là một yếu tố dự đoán nguy cơ tim mạch cao. Do đó, sự xuất hiện hạt tophi trên bệnh nhân gút được cho là một yếu tố nguy cơ độc lập, đủ mạnh đối với các bệnh lý tim mạch [9].
Kết quả của nghiên cứu LIFE đã chỉ ra mối liên quan giữa nồng độ SUA với nguy cơ các biến cố tim mạch trên những đối tượng nguy cơ cao với bệnh mạch vành. Trong nghiên cứu MRFIT trên 12.866 nam giới theo dõi trong 6,5 năm cho thấy, cả gút và tăng nồng độ SUA đều là yếu tố nguy cơ độc lập với nhồi máu cơ tim [4]. Dữ liệu NHANES I cho kết quả: sự tăng nồng độ SUA lên 1.01 mg/dl làm tăng 48% mắc đột qụy thiếu máu não ở phụ nữ [4].
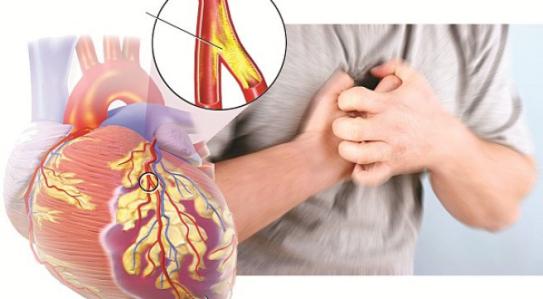
Hình 2. Tổn thương động mạch vành
[Nguồn: //benhgut.com.vn/data/upload/editor/2016/01/23/tim-mach-d.jpg]
2.3. Bệnh gút và các biểu hiện rối loạn nhịp tim
Biểu hiện rối loạn nhịp tim trên các bệnh nhân gút khá đa dạng, cơ chế sinh lý bệnh về mối liên quan giữa gút và các rối loạn nhịp tương tự với các bệnh lý viêm mạn tính khác. Rung nhĩ là loại rối loạn nhịp tim thường gặp nhất trên lâm sàng. Các yếu tố nguy cơ của rung nhĩ được biết đến như đái tháo đường type 2, tăng huyết áp, béo phì đều là những yếu tố cấu thành của hội chứng chuyển hóa. Cùng với mối liên quan mật thiết của hội chứng chuyển hóa như đã đề cập, mối liên quan giữa bệnh gút và rung nhĩ đã được nhiều nghiên cứu chứng minh. Điển hình là nghiên cứu thuần tập trên 126.528 đối tượng gồm hai nhóm bị gút và không bị gút của Y. J. Kuo và cộng sự cho thấy những bệnh nhân gút có nguy cơ bị rung nhĩ cao hơn các đối tượng không bị bệnh gút sau khi đã hiệu chỉnh. Kết quả nghiên cứu đã khẳng định: bệnh gút liên quan có ý nghĩa với tăng nguy cơ bị rung nhĩ. Thậm chí có thể được coi là một yếu tố nguy cơ của rung nhĩ đặc biệt ở người trẻ [9].
Nghiên cứu của Y. Choung và cộng sự trên 1.485 người trên 65 tuổi ở Đài Loan cho thấy: tăng acid uric máu có liên quan với rung nhĩ trên bệnh nhân lớn tuổi không tăng huyết áp, mức độ nặng của bệnh gút có liên quan đến chức năng tâm thu thất trái cũng như sự tái cấu trúc nhĩ trái. Sự tái cấu trúc nhĩ trái, đặc biệt tình trạng giãn nhĩ trái, là một yếu tố gây rung nhĩ.
2.4. Bệnh gút là yếu tố nguy cơ của suy tim và các bệnh cấu trúc tim
Các bệnh nhân gút có nguy cơ mắc suy tim cao gấp đôi so với bình thường theo ghi nhận của nghiên cứu FRAMINGHAM. Cũng trong nghiên cứu này cho thấy bệnh nhân gút có nguy cơ rối loạn chức năng tâm thu thất trái với HR = 3,6 và giảm chức năng tống máu thất trái (EF giảm trên siêu âm) với HR = 3,7. Trong nhóm bệnh nhân suy tim có kèm bệnh gút tỉ lệ tử vong là 73% so với nhóm suy tim không có bệnh gút kèm theo (tỉ lệ tử vong là 61%). Kết quả phân tích riêng rẽ trong nhóm bệnh nhân gút cho thấy: bệnh nhân gút có suy tim tỉ lệ tử vong cao hơn rất nhiều so với nhóm không có suy tim (95/1000 so với 8/1000) [4].
Sự lắng đọng của tinh thể monosodium urate trên bệnh nhân gút diễn ra ở hầu hết các mô và cơ quan trừ ở não. Bằng chứng về sự lắng đọng của các tinh thể này vào cơ tim và van tim cũng đã được ghi nhận, tuy nhiên tần suất gặp không nhiều do sự lắng đọng thường xảy ra ở mô mềm nên ít khi xuất hiện tại van tim. Y văn chỉ ghi nhận các tình huống lâm sàng với ít sự biến đổi về chức năng [3]. Mặc dù vậy, tăng SUA được chứng minh là yếu tố nguy cơ gây suy tim. Cơ chế gây tăng nguy cơ suy tim ở những bệnh nhân có nồng độ SUA cao có thể là do sự tăng tạo các XO (ATP thoái giáng tạo ra adenosine và hypoxanthine) và sự tăng hoạt động của XO. SUA tạo ra do sự hoại tử mô tác động đến hoạt động của hệ tim mạch và hệ thống miễn dịch. Một số nghiên cứu còn cho thấy việc kiểm soát nồng độ SUA có thể giảm tỉ lệ mắc và tử vong do bệnh lý tim mạch. Như kết quả của nghiên cứu LIFE, việc giảm SUA bằng sử dụng losartan làm giảm 29% kết cục tử vong tim mạch [5].
3. ẢNH HƯỞNG CỦA THUỐC ĐIỀU TRỊ BỆNH GÚT TRÊN TIM MẠCH ?
Việc điều trị bệnh gút có ảnh hưởng đến các bệnh lý tim mạch trong đó là các thuốc sử dụng điều trị cơn gút cấp như NSAIDs, đặc biệt là các thuốc ức chế chọn lọc COX2. Các bằng chứng chỉ ra rằng NSAID làm gia tăng nguy cơ các biến cố tim mạch nghiêm trọng chính ở bệnh nhân mắc và/hoặc không mắc các bệnh lý động mạch vành. Tuy nhiên, sự khác nhau giữa các NSAIDs, liều dùng, hoặc thời gian điều trị vẫn còn chưa được sáng tỏ [10].
Việc sử dụng bất kì NSAID nào cũng có liên quan đến sự gia tăng nguy cơ tử vong và tái mắc nhồi máu cơ tim. Các NSAID gây ra cả nguy cơ đột quỵ chảy máu não cũng như đột quỵ nhồi máu não, NSAID cũng giảm tác dụng của thuốc lợi tiểu và làm tăng nguy cơ suy thận. Việc sử dụng NSAIDs cũng làm tăng huyết áp trên cả nhóm bệnh nhân huyết áp bình thường và nhóm có huyết áp cao. Trên các bệnh nhân tuổi cao và có tiền tăng huyết áp dùng NSAID sẽ làm gia tăng nguy cơ tăng huyết áp, NSAID còn làm tăng nguy cơ mất bù trên bệnh nhân suy timlên gần 10 lần và tăng 2 lần nguy cơ nhập viện do suy tim - nguy cơ này được xem là cao hơn với các thuốc ức chế COX2 so với các NSAID không chọn lọc [10].Bên cạnh đó, việc điều trị các cơn gút cấp bằng NSAID cũngđược chứng minh là yếu tố nguy cơ xuất hiện rung nhĩ, nguy cơ rung nhĩcũng tăng lên khi dùng NSAID, đặc biệt trên nhóm người cao tuổi hoặc có tiền sử rung nhĩ cơn. Sử dụng aspirin và các NSAID kéo dài làm tăng nguy cơ rung nhĩ hoặc cuồng nhĩ. Tỉ lệ này thấp hơn với nhóm dùng ức chế không chọn lọc và cao nhất ở nhóm dùng ức chế chọn lọc COX2 [8]. Ngoài ra, NSAID có thể là nguyên nhân, cũng có thể là yếu tố góp phần gây xuất huyết trên bệnh nhân có các bệnh lý mạch vành. Nguy cơ gia tăng trên bệnh nhân sử dụng kèm theo thuốc kháng tiểu cầu và/hoặc thuốc chống đông uống, như là thuốc kháng vitamin K, cũng như các thuốc chống đông đường uống thế hệ mới [8, 10].
Các thuốc điều trị THA như Amlodipin, Losartan; thuốc hạ lipid máu nhóm Fenofibrate thải qua thận cùng với acid uric, làm giảm nồng độ acid uric máu nên được ưu tiên chọn lựa cho bệnh nhân gút có tăng huyết áp [11]. Ngược lại, THA cũng có ảnh hưởng không nhỏ đến bệnh gút, trên các bệnh nhân gút có THA, tỉ lệ tăng acid uric máu cao hơn, diễn biến lâm sàng rầm rộ hơn, hạt tophi nhiều hơn...đã khẳng định THA là yếu tố nguy cơ của bệnh gút: tỷ lệ xuất hiện bệnh gút và tình trạng tăng acid uric máu trên cộng đồng bệnh nhân THA là cao hơn bình thường [2]. Do đó, kiểm soát tốt HA trên các bệnh nhân gút ngoài ý nghĩa giúp dự phòng các yếu tố nguy cơ tim mạch còn mang ý nghĩa giúp giảm yếu tố nguy cơ cho bệnh gút.
Với các phân tích về mối liên quan giữa bệnh gút với các bệnh tim mạch được đề cập ở phần trên cho thấy: việc khống chế tốt tình trạng viêm của bệnh gút, kiểm soát tốt nồng độ SUA sẽ có nhiều ý nghĩa trong giảm thiểu các ảnh hưởng không tốt đến bệnh tim mạch, giảm mức độ tăng nặng của bệnh, giảm các biến chứng,giảm tần suất nhập viện, kéo dài thời gian sống thêm, và đặc biệt là nâng cao chất lượng sống cho người bệnh.
KẾT LUẬN
Từ những bằng chứng đã nêu có thể thấy mối liên quan “nhân - quả” rất rõ giữa bệnh gút và các bệnh tim mạch. Đó là vòng xoắn bệnh lý giữa bệnh gút với tăng huyết áp, bệnh mạch máu, bệnh mạch vành, suy tim... Do đó, việc tầm soát, phát hiện các yếu tố nguy cơ tim mạch trên các bệnh nhân gút, phổi hợp tham vấn chuyên khoa tim mạch có vai trò đặc biệt quan trọng trên thực hành lâm sàng.
Các bệnh nhân gút thường đến với các bác sĩ chuyên khoa xương khớp đầu tiên, do vậy yêu cầu các bác sĩ cần chú ý tới các thuốc điều trị bệnh kèm theo đặc biệt là điều trị các biến cố về tim mạch. Việc lựa chọn thuốc điều trị gút hiệu quả, điều trị giảm SUA về mức tối ưu, kết hợp điều trị các bệnh lý tim mạch kèm theo bằng các nhóm thuốc phù hợp vừa có ý nghĩa trong dự phòng kiểm soát bệnh gút, vừa dự phòng các biến cố về tim mạch cũng như góp phần giảm độ nặng của các bệnh tim mạch đã có.
Tài liệu tham khảo
1. Hồ Thị Ngọc Dung, Châu Ngọc Hoa (2009). Khảo sát nồng độ acid uric huyết thanh ở bệnh nhân tăng huyết áp và người bình thường. Tạp chí Y Hoc TP. Hồ Chí Minh, 13 (6), p:41-46.
2. Choi H. K., Atkinson K., Karlson E. W., Curhan G. (2005), “Obesity, weight change, hypertension, diuretic use, and risk of gout in men: the health professionals follow-up study”, Arch Intern Med, 165 (7), pp. 742-8.
3. Masanari Kuwabara (2016). Hyperuricemia, Cardiovascular Disease, and Hypertension. Pulse (Basel). 3(3-4): 242–252.
4. Daniel l. feig, Duk Hee Kang, et al (2009). Uric Acid and Cardiovascular Risk. New Engl J Med, 10, 1811-1821.
5. J. A. Singh (2015). When gout goes to the heart: does gout equal a cardiovascular disease risk factor? Ann Rheum Dis, 74 (4), 631-634.
6. J. L. Zweier, P. Kuppusamy vs G. A. Lutty (1988). Measurement of endothelial cell free radical generation: evidence for a central mechanism of free radical injury in postischemic tissues. Proc Natl Acad Sci U S A, 85 (11), 4046-4050.
7. J.. C. D'Souza, R. A. Werner, W. M. Keyserling,et al (2008). Analysis of the Third National Health and Nutrition Examination Survey (NHANES III) using expert ratings of job categories. Am J Ind Med, 51 (1), 37-46.
8. R. De Caterina, A. Ruigomez vs L. A. Rodriguez (2010). Long-term use of anti-inflammatory drugs and risk of atrial fibrillation. Arch Intern Med, 170 (16), 1450-1455.
9. Y. J. Kuo, T. H. Tsai, H. P. Chang. Et al (2016). The risk of atrial fibrillation in patients with gout: a nationwide population-based study. Sci Rep, 6:32220
9. Y. J. Kuo, T. H. Tsai, H. P. Chang. Et al (2016). The risk of atrial fibrillation in patients with gout: a nationwide population-based study. Sci Rep, 6:32220
11. Zhang Yuqing, Rodríguez Luis A García et al (2012), Antihypertensive drugs and risk of incident gout among patients with hypertension: population based case-control study, Vol. 344.








